Nachdem sich eine Narbe gebildet hat, bessert der Körper seine Arbeit nach, wo er kann – deshalb verblassen Narben im Laufe der Jahre leicht, wenn man sie in Ruhe lässt. Narbengewebe wird durch diesen Prozess jedoch nicht ersetzt, was bedeutet, dass die meisten Narben, wenn man sie natürlich heilen lässt, nie ganz verschwinden werden.
Gaumenspalten, die sich ohne Narben schließen. Verbrennungswunden, die sich ohne eine Spur der Verletzung erholen. Jahre alte entstellende Narben, die verschwinden und eine glatte, makellose Haut hinterlassen.
Es klingt wie Science-Fiction, aber Heilung ohne Narbenbildung könnte zu einer verlockenden Möglichkeit werden. In einer am Donnerstag in der Zeitschrift „Science“ veröffentlichten Studie berichten zwei Forscher der Stanford University, dass sie die molekularen Signale, die zur Narbenbildung führen, entschlüsselt und einen einfachen Weg gefunden haben, sie zu blockieren – zumindest bei Mäusen.
Ein 20 Jahre altes Medikament, Verteporfin, das bereits als intravenöse Behandlung für Makuladegeneration auf dem Markt ist, kann die Narbenbildung verhindern, wenn es an den Rand einer Wunde injiziert wird.
Wenn die mit Verteporfin behandelten Wunden abheilen, sieht die sich bildende Haut völlig normal aus, ganz anders als die Haut, die mit Narben heilt, jenen klumpigen Wundverschlüssen, die nicht nur unansehnlich sind, sondern auch viel schwächer als normale Haut und weder Haare noch Öl- und Schweißdrüsen haben.
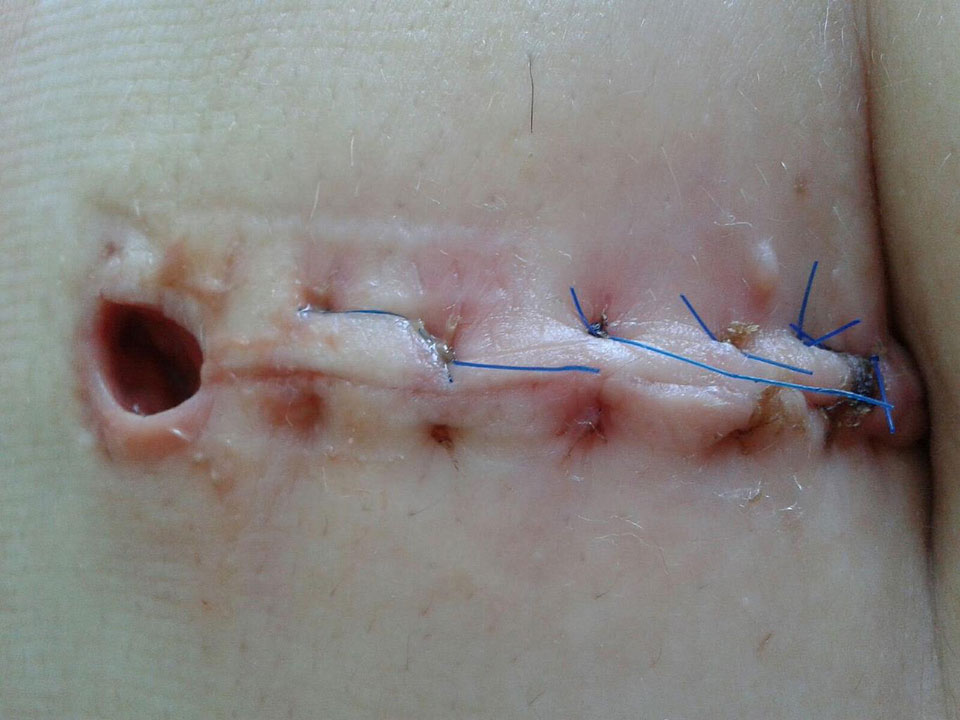
Die Forscher, Dr. Michael Longaker, Stanfords stellvertretender Lehrstuhlinhaber für Chirurgie, und Geoffrey Gurtner, Stanfords Vizepräsident für Chirurgie und Innovation, sind nun zu Schweinen übergegangen, deren Haut der des Menschen am ähnlichsten ist. Bei diesen neuen Probanden machten die Chirurgen einen Schnitt, der so breit wie ein Daumen und fünf Zentimeter lang war. Als sie den Schnitt vernähten und Verteporfin um den Rand herum injizierten, war die Narbenbildung deutlich geringer.
„Es ist ziemlich spektakulär“, sagte Dr. Longaker.
Forscher, die Wunden untersuchen und nicht an der Studie beteiligt waren, waren begeistert.
„Es ist ungewöhnlich für mich, eine Arbeit zu lesen und zu sagen: ‚Wow, das ist wirklich ein großer Fortschritt'“, sagte Valerie Horsley, eine Gewebeentwicklungsbiologin in Yale, die sich mit Wundheilung beschäftigt. „Aber dies ist ein großer Fortschritt.“
Marjana Tomic-Canic, Direktorin des Programms für Wundheilung und regenerative Medizin an der Miller School of Medicine der Universität Miami, bezeichnete die Studie als „einen echten Sprung“ und fügte hinzu: „Jeder wird von dieser Arbeit begeistert sein.“
Dr. Longaker sagte, er hoffe, bis Ende des Jahres von der Food and Drug Administration die Erlaubnis zu erhalten, die Sicherheit und Wirksamkeit des Medikaments bei Babys mit Lippen-Kiefer-Gaumenspalten zu testen.
Für Dr. Longaker ist Schnelligkeit von entscheidender Bedeutung, wenn die Behandlung funktioniert und sicher ist. „Ich möchte nicht, dass dies eine 10-jährige Reise wird“, sagte er.
Stanford hat Patente für die Verwendung von Verteporfin bei der Narbenbildung angemeldet.
Obwohl Verteporfin verfügbar ist und Ärzte Medikamente für nicht zugelassene Anwendungen verschreiben können, sagt Dr. Longaker, dass es wichtig ist, die Zulassung der FDA abzuwarten, bevor man das Medikament einsetzt, um Narben zu verhindern.
„Natürlich wollen wir den Patienten so schnell wie möglich helfen“, sagte er. „Aber wir müssen sicherstellen, dass dieses Medikament auf eine Weise getestet wird, die Sicherheit und Wirksamkeit gewährleistet.
Die Geschichte der Medizin biete ein ernüchterndes Bild von Behandlungen, die im Tierversuch gut aussahen, aber in klinischen Versuchen versagten.
Wenn das Medikament beim Menschen wirkt, könnte die Entdeckung lukrativ sein und das Leben verändern. Hunderte Millionen Menschen erleiden jedes Jahr schwere Narben, und viele dieser Narben sind entstellend – durch Unfälle, Herz-Bypass-Operationen, Mastektomien und Verbrennungen.
„Narben verursachen im Allgemeinen Schmerzen und Juckreiz und hindern uns daran, uns so zu bewegen, wie wir sollten“, sagte Dr. Benjamin Levi, ein Spezialist für Verbrennungen, der das Zentrum für Organogenese und Trauma am University of Texas Southwestern Medical Center leitet. Die Möglichkeit, den Prozess der Narbenbildung zu blockieren, „hat ein enormes Potenzial“, sagte er.
Dr. Jason A. Spector, Professor für plastische Chirurgie und HNO-Heilkunde am Weill Cornell Medical College, sagte, wenn er Patienten mit Kopf- und Halstumoren rekonstruktiv operiert, seien viele von ihnen „mehr über die Narbe in ihrer Lippe und Haut besorgt als über den Krebs selbst“.
Dr. Longakers Besessenheit von Narben begann mit einem Experiment, das er 1987 als neuer Postdoktorand im Labor von Dr. Michael R. Harrison an der University of California in San Francisco durchführte. Dr. Harrison, der sich mit fötaler Chirurgie beschäftigte, schlug Dr. Longaker vor, ein fötales Lamm nach zwei Dritteln der Schwangerschaft zu operieren und den Fötus anschließend zur weiteren Entwicklung in den Mutterleib zurückzubringen.
Dr. Longaker erschrak, als er das Lamm später entband. Seine Haut war unversehrt. Es waren keine Narben zu sehen.
„Ich werde diesen Moment nie vergessen“, sagte er.
Später wurde er plastischer Kinderchirurg und sah aus erster Hand die Narbenbildung bei Kindern nach Operationen von Lippen- oder Gaumenspalten. Und er leitete ein Labor, in dem er herausfand, wie man Narben verhindern kann.
Er erfuhr, dass die Haut des Fötus in den ersten beiden Trimestern des Lebens gallertartig ist, „wie eine Schüssel mit Wackelpudding“, so Dr. Longaker. Dann, wenn sich der Fötus außerhalb der sterilen, flüssigen Welt der Gebärmutter entwickelt, bildet die Haut eine Barriere, um Wasserverluste zu verhindern und das Eindringen von Mikroorganismen zu verhindern. Zu diesem Zeitpunkt könnte eine Verletzung der Hautbarriere tödlich sein, also schaltet der Körper ein System ein, mit dem er sie schnell abdichten kann.
Die schnelle Heilung einer Wunde hat jedoch einen Preis, so Dr. Longaker. „Der Preis ist der Verlust von Form und Funktion. Und Narbenbildung.
Dr. Tomic-Canic beschrieb den Vorgang: Wenn es eine Wunde gibt, zieht sich der starke Muskel unter der Haut zusammen und bringt die Wundränder zusammen. Es bildet sich ein Gerinnsel als vorübergehende Barriere über der Wunde, und darunter bildet der Körper dicke Wicklungen von Kollagenseilen, die eine Brücke bilden, so dass Hautzellen über die Lücke wandern und die Öffnung ausfüllen können. Diese Kollagenseile bleiben bestehen – sie sind die Narbe.
Als die Molekularbiologie und die Molekulargenetik Fortschritte machten, nutzte Dr. Longaker die neuen Instrumente, um die molekularen Wege zu erforschen, die für die Narbenbildung erforderlich sind. Der wichtigste Ausgangspunkt für die Narbenbildung ist die mechanische Spannung, wenn eine Wunde die Haut einreißt, die eigentlich straff sein sollte. (Bei älteren Menschen mit schlaffer Haut ist die Wahrscheinlichkeit einer Narbenbildung geringer, da ihre Haut weniger unter Spannung steht.) Der Riss in den Hautschichten veranlasst eine Art von Hautzellen – die Fibroblasten – zur Bildung von Kollagenseilen und setzt eine Kettenreaktion von molekularen Ereignissen innerhalb der Hautzellen in Gang. Die Reaktionen gipfeln in der Aktivierung eines Proteins namens YAP (Yes-associated protein). YAP bindet dann an die DNA, und die Narbenbildung beginnt.
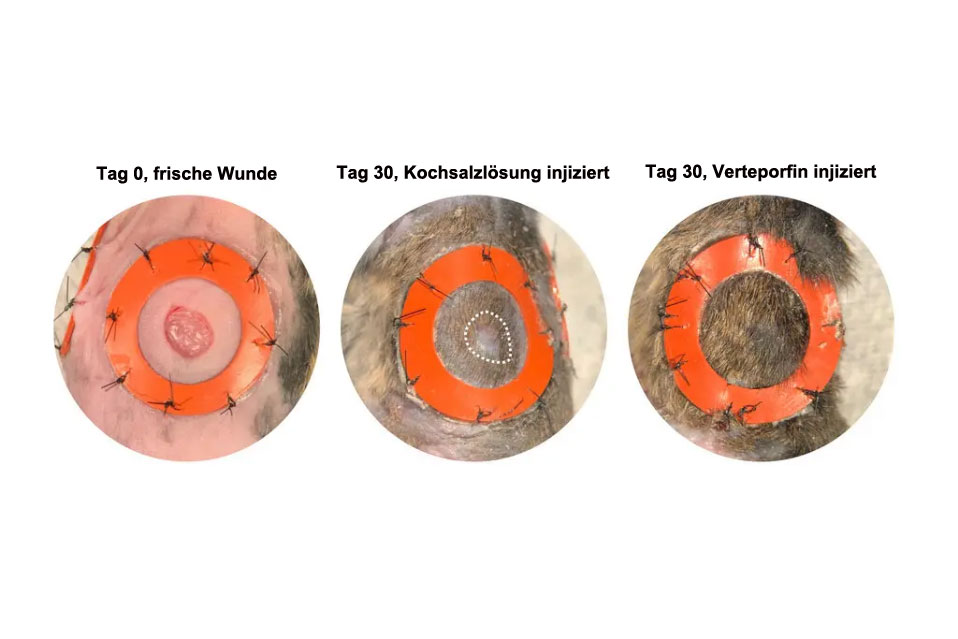
Dr. Longaker und Dr. Gurtner züchteten Mäuse ohne das YAP-Protein. Da Mäuse eine schlaffe Haut haben, mussten die beiden die Wunden mit einem Ring, ähnlich einem Stickrahmen, offen halten, um die Spannung der menschlichen Haut nachzuahmen. Die Wunden verheilten. Keine Narben.
Sie fragten dann: Könnte Verteporfin die gleiche Wirkung haben wie das Fehlen von YAP? Also verletzten sie in einem weiteren Experiment Mäuse, die YAP herstellen konnten, und hielten die lose Haut erneut mit Ringen straff. Sie injizierten Verteporfin um die Wunde herum. Sie warteten ab, um zu sehen, was passieren würde.
Dr. Longaker erinnert sich an diesen Moment. „Heilige Guacamole“, sagte er. Die verheilten Wunden sahen genauso aus wie normale Haut. Unter dem Mikroskop sahen sie genauso aus. Sie wuchsen Haare. Sie hatten Öldrüsen.
Seine Fantasie ging mit ihm durch. Mit ein paar schnellen Injektionen von Verteporfin könnte er vielleicht Narben verhindern. Und es gab keinen Grund zu der Annahme, dass er nicht noch weiter gehen könnte. Ein Patient mit einer behindernden und entstellenden Narbe könnte zu einem Chirurgen gehen, der die Narbe mit Lidocain betupft, um die Haut zu betäuben, die Narbe aufschneidet, Verteporfin um die Ränder herum injiziert und die Wunde schließt. Würde sie ohne die Narbe wieder verheilen?
„Das könnte ihr Leben verändern“, sagte Dr. Longaker.
Dr. Spector sagte, er bezweifle, dass alle Ärzte bis zur Zulassung durch die F.D.A. warten würden, wenn die frühen klinischen Daten die Laborstudien unterstützten. Einige werden sicher vorpreschen und es ausprobieren, weil es jetzt nichts gibt, was die Narbenbildung aufhält.
Dr. Longaker hofft, dass die Ärzte abwarten. Klinische Studien müssen Vorrang haben, betont er, und die Sicherheit muss gewährleistet sein.
„Ich verstehe es“, sagte er. „Niemand ist aufgeregter als ich.“
„Um ehrlich zu sein“, fügte er hinzu, „warte ich schon seit 34 Jahren darauf. Ich würde es gerne benutzen. Das ist eine große Sache. Aber das bedeutet nicht, dass wir den Prozess abkürzen.“